Giới thiệu
Hội chứng Turner được đặt theo tên của Henry Turner, là một trong những bác sĩ đầu tiên báo cáo về chứng rối loạn trong y văn vào năm 1938. Đây là một trong những rối loạn nhiễm sắc thể phổ biến nhất và là rối loạn di truyền phổ biến nhất của nữ giới
Dịch tễ học
Hội chứng Turner ảnh hưởng đến khoảng 1/2.000-2.500 nữ sống. Không có yếu tố chủng tộc hoặc sắc tộc được biết đến có ảnh hưởng đến tần số của bệnh.
Dấu hiệu & triệu chứng lâm sàng
Các triệu chứng và mức độ nghiêm trọng của hội chứng Turner có thể khá thay đổi từ người này sang người khác. Nhiều đặc điểm của bệnh là không đặc hiệu và một số triệu chứng có thể phát triển chậm theo thời gian. Những người bị bệnh không nhất thiết phải có đầy đủ triệu chứng được liệt kê dưới đây.
- Kém tăng trưởng và tầm vóc thấp so với trung bình. Trẻ trong vài năm đầu đời có thể tăng trưởng bình thường, tuy nhiên, tốc độ tăng trưởng cuối cùng đều trở nên chậm hơn bình thường và trẻ bị bệnh không trải qua giai đoạn tăng trưởng nhảy vọt ở tuổi dậy thì. Nếu không được điều trị, chiều cao cuối cùng mà bệnh nhân bị hội chứng Turner đạt được chỉ dưới 1.5m.
- Suy buồng trứng (rối loạn chức năng tuyến sinh dục). Thông thường, buồng trứng có nhiệm vụ sản xuất các hormone giới tính (estrogen và progesterone), những hormone cần thiết cho sự khởi đầu của tuổi dậy thì và sự phát triển các đặc điểm tình dục thứ cấp. Hầu hết phụ nữ mắc hội chứng Turner sẽ không phát triển ngực, những đường nét cơ thể đặc trưng của phụ nữ, chậm phát triển xương và không có kinh nguyệt như phụ nữ bình thường.
- Trí tuệ phát triển bình thường. Tuy nhiên, người bệnh có thể khó khăn trong học tập, trí nhớ phi ngôn ngữ, đặc biệt là khó khăn trong liên hệ không gian thị giác (mất phương hướng). Trẻ bị bệnh cũng có thể gặp khó khăn trong một số tình huống giao tiếp xã hội.
- Nhiều đặc điểm thể chất đặc biệt: cổ ngắn, rộng và có nếp da thừa ở cổ hình cánh bướm, tóc mọc thấp xuống tận gáy (A), tai ở vị trí thấp và móng tay, móng chân hẹp hướng lên trên, tay cong ra ngoài (B), phù bạch huyết ở mu bàn tay, bàn chân (C).

- Ngoài các biểu hiện ở vóc dáng bên ngoài, bệnh nhân bị hội chứng Turner còn gặp một số bệnh lý, dị tật từ nhẹ tới nghiêm trọng. Trên 50% trường hợp hội chứng Turner có dị tật tim bẩm sinh (van động mạch chủ hai lá). Các khuyết tật tim có thể làm tăng nguy cơ biến chứng nặng, đe dọa tính mạng bao gồm tăng áp động mạch phổi hoặc bóc tách động mạch chủ. Dị tật ở thận có thể xảy ra trong một số trường hợp bao gồm thận hình móng ngựa hoặc bất sản thận. Dị tật ở thận làm tăng nguy cơ nhiễm trùng đường tiết niệu và tăng huyết áp. Ngoài ra, khoảng 10-30% bệnh nhân phát triển viêm tuyến giáp Hashimoto (viêm tuyến giáp tự miễn). Các bệnh nhân Turner cũng biểu hiện giảm hoặc mất thính lực ở các mức độ khác nhau.
Nguyên nhân
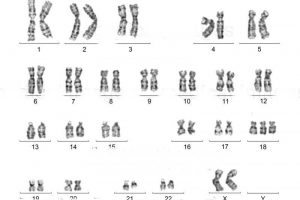
Hội chứng Turner liên quan đến nhiễm sắc thể X, là một trong hai nhiễm sắc thể giới tính. Người nữ bình thường có hai nhiễm sắc thể X. Hội chứng Turner xảy ra ở người nữ chỉ có một nhiễm sắc thể X bình thường còn nhiễm sắc thể X còn lại bị thiếu hoặc bị thay đổi cấu trúc.
Khoảng một nửa số người mắc hội chứng Turner là thể đơn nhiễm X. Như vậy chỉ có 50% mắc hội chứng Turner thuần, có nghĩa là tất cả tế bào trong cơ thể chỉ có một bản sao của nhiễm sắc thể X (Karyotype: 45,X). Hội chứng Turner cũng có thể tồn tại ở dạng khảm, nghĩa là người bệnh chỉ có sự thay đổi số bản sao nhiễm sắc thể trong một số tế bào. Ngoài ra, hội chứng cũng xảy ra nếu một nhiễm sắc thể X bị thay đổi cấu trúc (mất đoạn, NST đều, NST vòng) hoặc có 1 nhiễm sắc thể X sắp xếp lại cấu trúc thay vì vắng mặt hoàn toàn.
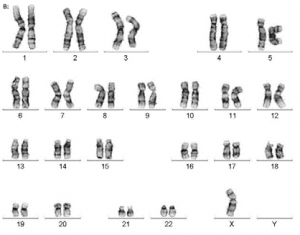
Nhiễm sắc thể đồ 45,X ở người mắc hội chứng Turner
Cho đến nay, có một gen đã được kết luận là có vai trò trong sự phát triển của hội chứng Turner. Gen SHOX mã hóa một loại protein giúp điều hoà hoạt động của các gen khác trong cơ thể. Protein SHOX đóng vai trò trong sự tăng trưởng và trưởng thành của bộ xương. Các nhà nghiên cứu cho rằng việc mất một gen SHOX trên nhiễm sắc thể X bị thay đổi là nguyên nhân chính gây ra tầm vóc thấp ở những phụ nữ mắc hội chứng Turner. Ngoài ra, thay đổi ở gen TIMP3 và TIMP1 được cho là có liên quan đến bất thường van động mạch chủ ở bệnh nhân turner.
Mô hình di truyền
Hầu hết các bệnh nhân mắc hội chứng Turner đều vô sinh. Người mắc hội chứng Turner thể đơn nhiễm phần lớn là kết quả từ một sự kiện ngẫu nhiên phát sinh trong quá trình phân chia tế bào sinh dục của bố mẹ (đột biến mới phát sinh). Hai giao tử, trong đó một giao tử bình thường, một giao tử bị mất nhiễm sắc thể giới tính, sẽ tạo ra hợp tử là thể đơn nhiễm X, gây nên hội chứng Turner.
Thể khảm của hội chứng Turner lại phát sinh ngẫu nhiên trong giai đoạn sớm của phát triển phôi thai.
Hội chứng Turner gây ra bởi đột biến mất đoạn NST X, rất hiếm gặp, có thể được di truyền sang các thế hệ sau.
Chẩn đoán
Hội chứng Turner nên được nghĩ tới ở những trẻ nữ chậm tăng trưởng, tầm vóc thấp không rõ nguyên nhân, chậm dậy thì hoặc có một số đặc điểm lâm sàng gợi ý.
Chẩn đoán xác định hội chứng Turner bằng phân tích xác định bộ nhiễm sắc thể (Karyotyping).
Hội chứng Turner có thể được chẩn đoán trước sinh. Sàng lọc hội chứng Turner và các bất thường nhiễm sắc thể khác có thể được thực hiện bằng xét nghiệm không xâm lấn (NIPT) trên mẫu máu của mẹ. Trong những trường hợp nhất định, một số đặc điểm liên quan đến hội chứng Turner có thể được phát hiện trên siêu âm thai (nang bạch huyết vùng cổ sau, khoảng sáng sau gáy tăng, van động mạch chủ hai lá…). Tuy nhiên, tiêu chuẩn vàng để chẩn đoán hội chứng Turner vẫn là xét nghiệm bộ nhiễm sắc thể của thai nhi bằng sinh thiết gai rau (CVS) được thực hiện ở tuần 10-12 của thai kỳ hoặc chọc ối được thực hiện ở tuổi thai 17-18 tuần.
Điều trị
Điều trị hội chứng Turner chủ yếu điều trị triệu chứng, dựa trên biểu hiện lâm sàng, mức độ nghiêm trọng của mỗi bệnh nhân khác nhau sẽ có chiến lược điều trị khác nhau. Điều trị có thể đòi hỏi những nỗ lực phối hợp của nhiều chuyên khoa khác nhau: nhi khoa, ngoại khoa, nội khoa, tim mạch, tâm lý…
Không có phương pháp chữa trị triệt để hội chứng Turner, nhưng các liệu pháp đã được phát triển có thể cải thiện thể chất và đời sống của bệnh nhân. Các liệu pháp chính là liệu pháp hormone tăng trưởng và liệu pháp estrogen.
Hầu hết các bệnh nhân mắc hội chứng Turner không thể có con. Thụ tinh trong ống nghiệm (IVF) với trứng hiến đôi khi là phương án mà nhiều cặp vợ chồng có thể lựa chọn. Một số trường hợp khảm có thể có kinh nguyệt và có khả năng có con tự nhiên, tuy nhiên một số nghiên cứu báo cáo tỷ lệ sẩy thai và sinh con mắc hội chứng Turner cao hơn.
Nữ giới mắc hội chứng Turner với thể khảm nhiễm sắc thể Y có nguy cơ cao phát triển ung thư tuyến sinh dục. Những bệnh nhân này cần được thăm khám bởi các bác sĩ sản khoa, ngoại khoa để loại bỏ sớm mô tuyến sinh dục không hoạt động.
Các điều trị bổ sung khác bao gồm thay thế hormone tuyến giáp, điều trị mất thính lực, khám tư vấn tâm lý và trị liệu ngôn ngữ.
Tags: Hội chứng Turner